デジタルヘルスとは|最新事例や人材育成の取り組みについて
2023.01.16

デジタルヘルスとは、一般的に医療分野における人工知能(AI)やICTの活用のことを指します。本記事では、聖マリアンナ医科大学デジタルヘルス共創センターの副センター長小林泰之教授にお話を伺い、デジタルヘルスが注目されるようになった背景から、具体的な活用事例を幅広く紹介します。また、同大学で「未来の医療を創る“医療人2030”育成プロジェクト」を推進されている小林教授の視点から、デジタルヘルスを担う人材の育成と今後の展望についても考えていきます。

小林 泰之 教授
聖マリアンナ医科大学病院画像センター 副センター長
医療情報処理技術応用研究分野大学院教授
大学病院放射線科顧問医
デジタルヘルス共創センター副センター長
旭川医科大学医学部医学科卒業。放射線科診断専門医。自治医科大学大宮医療センター、聖マリアンナ医科大学に勤務。Stanford University School of Medicine, Department of Radiology留学中に3Dイメージング・仮想現実に関する研究、Johns Hopkins University School of Medicine, Division of Cardiology留学中に最新CT/MRIテクノロジーの臨床応用に関する研究をそれぞれ実施。2015年に聖マリアンナ医科大学先端生体画像情報研究講座特任教授、18年に同大学院医学研究科医療情報処理技術応用研究分野教授、19年よりデジタルヘルス共創センター副センター長。医療現場側のリーダーとして複数の企業とモダリティやワークステーション、画像情報システムを開発。現在は大学内において産官学連携を促進し最先端のAI/ICTを活用したイノベーションを創出・推進。専門は、画像診断におけるAI/ICT化、および広く医療・ヘルスケア領域におけるAI/ICT活用に関する研究および実用化のための企業連携など
デジタルヘルスとは

デジタルヘルスとは、一般的に医療分野における人工知能(AI)やICTの活用を意味します。まずは、デジタルヘルスの定義や、昨今デジタルヘルスに注目が集まるようになった背景について紹介します。
デジタルヘルスの定義について、聖マリアンナ医科大学デジタルヘルス共創センターの副センター長を務める小林泰之教授は、「2つの段階がある」と解説します。
「まずはじめの段階がデータライゼーション。これは医療のデータ化を指します。そして、次の段階としてDXの推進があります。DXでは、デジタル技術を用いることで医療データにどのような価値を与え、どのように医療を変えていくかが、重要だと考えています」(小林教授)
小林教授によると、日本における医療・ヘルスケア領域はいまだWeb2.0が主流であり、すでにWeb3に進んでいる他の事業領域と比べて遅れをとっているといいます。
デジタルヘルスに注目が集まるようになった背景
デジタルヘルスの重要性が広く認識されるようになった背景には、まず医療費の増大があります。超高齢化社会が進む日本では、今後ますます医療費が増加し、財政を圧迫することが予想されています。
医療費の増大について、小林教授は「人口の高齢化は一つの原因ですが、医療の高度化による影響も大きい」と話します。
「医療の進化は著しく、日本では遺伝子治療や最新の機器を用いた治療など、非常に高度化した医療を実践できる環境にあります。その分、医療にかかるコストが高く、国民の負担は大きくなります」(小林教授)
また、日本では医療人材の不足も課題になっています。では、それをどのように解決すればよいのでしょうか。そのヒントになるのが、AIやICTの活用です。
「医療人材という言葉には2つの意味があり、一つは医療従事者、そしてもう一つは業界や領域の垣根を超えて活躍できるインタープレナー(越境人材)です。次世代医療を考えていく上でより重要であり、より求められているのが、後者のインタープレナーなのです」(小林教授)
インタープレナーとは、組織の境界を越えて新たな価値を創造する人材のことをいいます。
医療分野におけるインタープレナーを、小林教授は企業と協働して医療分野のDXを推進できる人材であると捉えています。企業と医療業界を橋渡しし、互いの領域について深い理解のもと開発を進めていくことができる、そうした人材が次世代医療には不可欠であるというのが小林教授の考えです。
「デジタルヘルスや、もっと広い意味でのウェルネスを実現していくには、企業側の視点に立って、企業と協力しながらビジネスを推し進められる医療人材が必要です」(小林教授)
医療人材不足に対する解決策

現在、2024年から順次施行される「医師の働き方関連法」により、医師の時間外労働は年間960時間、救急医療など緊急性の高い医療を提供する医療機関及び初期臨床研修医・専門医や、高度技能獲得を目指すなど短期間で集中的に症例経験を積む必要がある医師は年間1860時間に制限されます*1。それに向けて、医師の労働時間を短縮すると同時に、限られた時間で多くの業務を遂行するための取り組みが進められています。医師の働き方改革において、データライゼーションやDXが役立つと考えられています。
例えば、AI・ICTの活用は、解決法の一つです。業務の特性や難易度を踏まえ、AIやICTを活用して業務を効率化することで、医療従事者の負担を軽減できます。その結果、より重要度が高く、人間だけが対応できる業務に集中できるようになります。
「AI・ICTの活用によって業務負荷が軽減できれば、医療人として専門分野のスキルアップのために必須の研修やセミナーだけでなく、プラスαのスキルを身に付ける余裕もできます。また、余裕のある働き方が実現すれば、目の前の業務に日々追われていると、なかなか意識できない『患者さんのために何ができるか』という視点で医療に関わることもできるようになるはずです。その気持ちがインタープレナーとしての新たなチャレンジのきっかけになるのです」(小林教授)
医療の現場でのデジタル技術活用は、単に医療従事者の業務負荷を軽減するだけでなく、「さらに一歩進んだ視点」を持つインタープレナーの育成にもつながるのです。
デジタルヘルスの最新事例
AIやICTを医療分野に導入した国内外の事例を、最新の取り組みを含めていくつかご紹介します。
病院や医師向けのAI関連医療機器を開発しているアイリス株式会社は、医師の「匠の技」をAIの力で再現する、新たな医療の実現を目指しています。
中でも小林教授が注目しているのが、咽頭の画像データをもとにした画像診断の技術です。
「アイリス株式会社が開発した画像診断技術では、AI技術を使って咽頭画像から感染症を見分けることが可能になりました。ディープラーニングによって、その道の専門家が40年かけて習得した診断技術を、AIで再現できるようにしたのです」(小林教授)
咽頭の診察がインフルエンザ感染症の診断に有用であることは、これまで報告*2されていましたが、熟練医による診察が必要でした。アイリス株式会社は、咽頭の画像と問診情報をAI解析することでインフルエンザ感染症の診断補助ができる医療機器「nodoca」を開発しました。nodocaを用いた診断は2022年12月1日から保険適用となり、これはAI医療機器を用いた診断が公的保険に新機能・新技術(C2区分)として収載される日本初の事例となっています。新型コロナウイルス感染症とインフルエンザ感染症の同時流行が懸念される今冬、医療現場においてこの方法は、鼻腔や鼻咽頭から検体を採取する従来のインフルエンザ検査より侵襲性が低く、くしゃみやせき込みがなく飛沫リスクが避けられるメリットもあり、注目されています。
同じように医師の「匠の技」を再現した事例として、株式会社AIメディカルサービスによる内視鏡AIを用いたがん発見の技術が挙げられます。
消化器系のがんを早期に確定診断できる一方で、2割程度の早期がんが見逃されてしまうと言われている内視鏡検査に着目し、がんの早期発見や見逃し防止を可能にする内視鏡AIの開発と製品化への取り組みを進めています。
また、人間にはできないことを実現するAI技術の研究も進められています。ライフサイエンス企業Verily Life Sciences社はGoogle社との共同研究で、28万人以上の患者データを学習したディープラーニングアルゴリズムで人の網膜眼底画像を分析することで、心血管の疾患リスクを予測できる仕組みを開発しています。
「こうした技術がさらに進化して製品化され、例えば眼鏡店やショッピングセンターに設置されるようになれば、簡単に全身疾患が発見できるようになるかもしれません」(小林教授)
小林教授は、これからの民間事業会社に求められるのは、「医療現場の視点に立ち、リアルな声を拾い上げること」といいます。そのためには、医療従事者をはじめとする医療の最前線にいる人々をプロジェクトに巻き込み、協働していくことが大切なのではないでしょうか。
個人情報に関わるデータ利活用の課題

デジタルヘルスの実現の壁になっているのが、個人情報に関わるデータ利活用への不信感です。個人情報の利用については、「しっかりとメリット・デメリットを説明し、納得してもらうことが大事」と小林教授はいいます。
八王子市にある北原国際病院では、救急車で搬送されたときに、患者の顔写真を撮影するだけで、氏名や住所、既往歴もわかるシステムが導入されています。どのように個人情報を集めたのかというと、病院長が市民に対して「個人情報の提供によって、病院はどんな医療を提供できるのか」を地道に説明していったといいます。その結果、市民自ら病院に登録に来てくれるようになったのです。
「医療分野での個人情報の利活用に関しては、国が推進していくのはもちろん、医療従事者もメリット・デメリット、課題感についてしっかりと理解した上で広めていくことが重要だと思います」(小林教授)
未来の医療を創る“医療人2030”育成プロジェクト
2021年に小林教授が立ち上げたのが、「未来の医療を創る“医療人2030”育成プロジェクト」です。全国で医療DXを推進していく人材を育成することを目的とし、医療の専門性は必須とせずに、広く門戸が開かれているのが特徴です。
本プロジェクトはスペース1〜4に分けられており、スペース1の医療データサイエンス講座は、ライブ配信の形式で会員登録すれば無料で誰でも受講することが可能です。
また、スペース2の医療人材2030育成プログラムは講義とディスカッションからなる双方向のオンラインプログラムで、さまざまな分野で活躍する著名なインタープレナーが講師として登壇します。
スペース2に登録するとWeb3/DAO/NFT×メタバースを活用したインタープレナーのコミュニティであるスペース3への参加が可能となります。このコミュニティでは参加者主体のセミナーやワークショップが開催され、企業も巻き込んだイノベーションが生まれる場として機能します。
さらにスペース4では、より具体的に企業と協働できる医療人材の育成を目指し、次世代の医療機器・アプリ、医療サービスについての個々のアイデアを具現化するプログラムが組まれています。
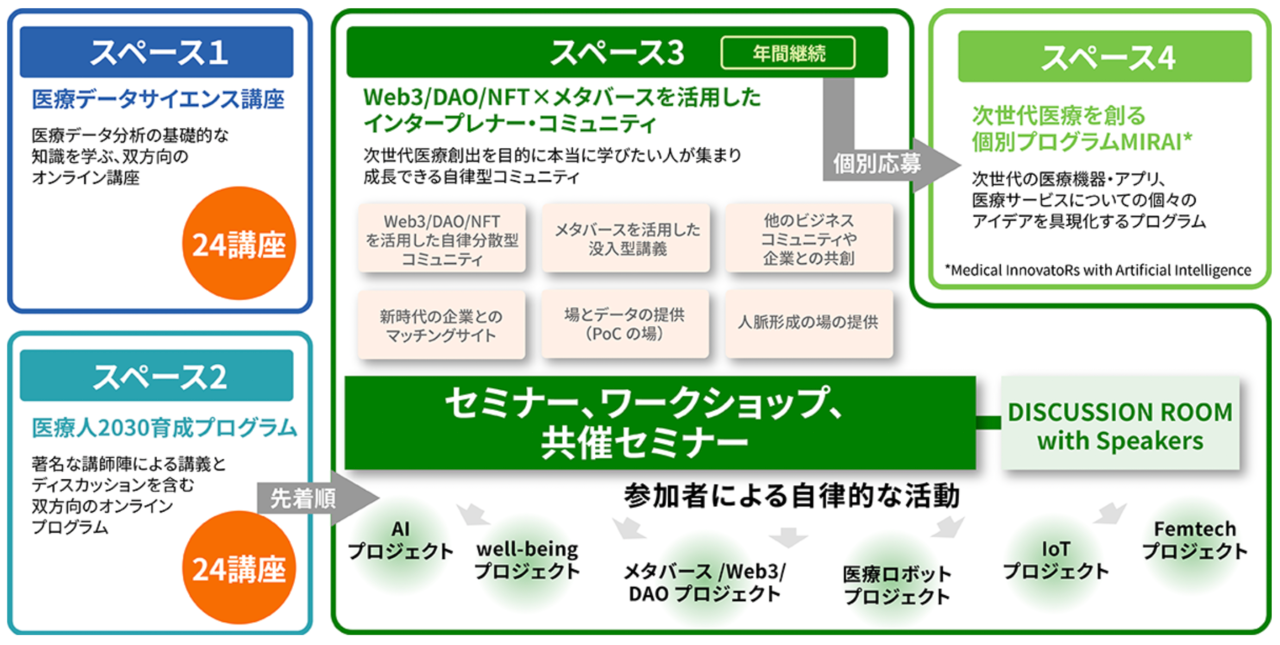
2022年度 未来の医療を創る“医療人2030”育成プロジェクトの構成
このように、医療人2030では参加者が主体的かつイノベーティブに学ぶ仕組みが形成されています。
「医療制度の崩壊や、日本における次世代医療の遅れに対する危機感から始まったプロジェクトも2年目を迎え、種を蒔きながら新しい活動に取り組んでいる最中です。
また、現在注目しているのが「人間の行動をデザインできる」とされているWeb3です。今後はWeb3やNFT、DAO、メタバースを活用し、本当に学びたい人が集まって、実際に成長できる、ユーザー主体のコミュティを作っていきたいと考えています」(小林教授)
医療の10年後、20年後

AIやICTの活用が進むにつれ、未来の医療の在り方はどう変わるのでしょうか。
「遺伝子解析や遺伝子の編集技術、AIによる病理診断や個別診断の支援など、今、現実的に想定していることは、2030年には一般化し、AIを使った健康管理は当たり前になっているでしょう。さらに2040年に向けて、アバターロボットの浸透、統計データ転送による自宅での薬剤処方なども実現段階に入るでしょう」(小林教授)
このさらなる医療の発展には、人材育成が何よりも不可欠です。現在、小林教授が推進する「未来の医療を創る“医療人2030”育成プロジェクト」は、まさにそのための人材育成となります。
私たちがすでにスマートフォンがない世界を考えられないのと同様に、2030年から2040年にかけて、医療現場においてもデジタルヘルスの活用をはじめとする大きな変化が訪れるでしょう。AIやICTを活用しながら、未来の医療を創り、担っていく人材を育成することが、患者・人間中心の次世代医療の実現につながるのです。
*1 良質かつ適切な医療を効率的に提供する体制の確保を推進することを目的として2024年4月から施行される法改正では、原則として医師の時間外労働が年960時間/月100時間未満に制限される(A水準)。
ただし、都道府県に指定された一部の医療機関は特定労務管理対象機関となり、指定に係る業務に従事する医師に関しては上限が年1890時間/月100時間未満に緩和される(B・C水準)。
なお、暫定の特例水準であるB水準は2035年末に終了見込みで、C水準に関しても上限時間を縮減していく方向であることから、将来的には現在のA水準に沿う形で時間外労働の上限が統一されていくと考えられる。
(出典:https://www.mhlw.go.jp/content/10800000/000884614.pdf)
*2 咽頭の診察所見 (インフルエンザ濾胞) の意味と価値の考察. 日大医学雑誌2013年72巻1号 p.11-18
※本記事の内容は、協力いただいた方が所属する会社・団体の意見を代表するものではありません。



